Noch vor wenigen Jahren war der digitale Austausch von Gesundheitsdaten in vielen Krankenhäusern kaum mehr als ein Wunschtraum: Entlassbriefe per Fax, Laborwerte auf Papier, Medikationspläne in der Schublade. Mit der Einführung der ePA Befüllungspflicht seit dem 1. Oktober 2025 startete aus der Perspektive des Gesetzgebers eine neue Ära: Die Nutzung der elektronischen Patientenakte (ePA) wird für Leistungserbringer zur Pflicht – und damit zur gelebten Realität. Was zunächst wie eine bürokratische Last wirken mag, birgt enormes Potenzial für eine zukunftsfähige Versorgung.
Historie der ePA – vom digitalen Versprechen zur Realität
Die gesetzliche Grundlage für die elektronische Patientenakte wurde bereits 2019 mit dem Digitale-Versorgung-Gesetz (DVG) geschaffen. Mehr Aufmerksamkeit erhielt die ePA jedoch durch das DigiG – Gesetz zur Beschleunigung der Digitalisierung des Gesundheitswesens: Es verankerte das Opt-out-Verfahren gesetzlich. Seit Anfang 2025 legen die Krankenkassen für alle gesetzlich Versicherten automatisch eine ePA an, es sei denn, sie widersprechen aktiv.
Zuvor galt das sogenannte Opt-in-Prinzip, bei dem Versicherte ihre ePA selbst beantragen mussten. Der Systemwechsel zu „ePA für alle“ markiert einen Paradigmenwechsel: Die ePA wird zur Regel, nicht zur Ausnahme und damit zu einem festen Bestandteil des Versorgungsalltags.
Mit dem 1. Oktober 2025 beginnt die Pflicht zur Nutzung: Ärzte:innen, Psychotherapeuten:innen und Krankenhäuser müssen bestimmte medizinische Dokumente strukturiert und fristgerecht in die ePA übertragen. Wer diesen Schritt nicht nur als Pflicht begreift, sondern als Teil einer modernen Versorgungsstrategie, kann Abläufe optimieren und die Behandlungsqualität steigern.
Digitale Versorgung beginnt im Krankenhaus
Die ePA entfaltet ihren Nutzen nicht erst durch die aktive Nutzung durch Patient:innen, sondern durch die strukturierte Befüllung durch medizinische Einrichtungen. Auch wenn viele Versicherte die ePA-App bislang nicht verwenden, profitieren sie bereits heute davon, wenn all ihre Leistungserbringer Informationen ohne das Mitwirken der Versicherten austauschen.
Warum viele Versicherte (noch) nicht reinschauen: Obwohl die ePA technisch bereitsteht, nutzen viele Versicherte sie bislang kaum aktiv. Die Anmeldung zur ePA-App ist mit Hürden verbunden – etwa durch die notwendige starke Authentifizierung mit der elektronischen Gesundheitskarte und PIN. Für die Versorgung ist das jedoch kein Hindernis, denn die ePA steht den Leistungserbringern trotzdem zur Verfügung.
Sobald Krankenhäuser relevante Dokumente wie Entlassbriefe, Laborbefunde oder Befundberichte in die ePA übertragen, stehen diese Informationen für nachbehandelnde Ärzte:innen bereit. Der Zugriff erfolgt über die Telematikinfrastruktur – sicher, gezielt und ohne Umwege. So lassen sich Doppeluntersuchungen vermeiden, Medikationsfehler reduzieren und die Anschlussversorgung verbessern.
Zugriff erteilt – unter den richtigen Voraussetzungen
Wer als Leistungserbringer auf die ePA zugreifen möchte, muss auf der „Gästeliste“ der Patientenakte in der Telematikinfrastruktur stehen. Diese Befugnis wird in der Regel beim Einlesen der elektronischen Gesundheitskarte (eGK) erzeugt. Wird ein Versichertenstammdatenabgleich via VSDM erfolgreich durchgeführt, wird die Einrichtung für 90 Tage als zugriffsberechtigt in der ePA hinterlegt.
In der Praxis gibt es jedoch zwei typische Stolpersteine:
- Wenn das VSDM bei der Aufnahme nicht durchgeführt werden kann, wird gar keine Befugnis erzeugt. Ein Zugriff auf die ePA ist dann zunächst nicht möglich.
- Bei längeren Behandlungsverläufen kann die 90-Tage-Frist ablaufen, etwa bei Langliegern oder wenn Befunde erst Wochen nach der Entlassung verfügbar sind.
In solchen Fällen braucht es organisatorische Lösungen: etwa das erneute Einlesen der eGK bei Entlassung, um die Befugnis zu verlängern. Ab 2026 soll mit dem PoPP-Verfahren (Proof of Patient Presence) eine neue Möglichkeit zur Befugniserzeugung kommen, dann auch über digitale Identitäten per QR-Code mit der ePA-App.
Welche Dokumente müssen in die ePA?
Mit dem 1. Oktober 2025 müssen bestimmte medizinische Dokumente verpflichtend in der ePA bereitgestellt werden. Dabei geht es nicht um möglichst viele Daten, sondern um relevante Informationen, die die Versorgung wirklich unterstützen. Zu den verpflichtenden Dokumenten zählen:
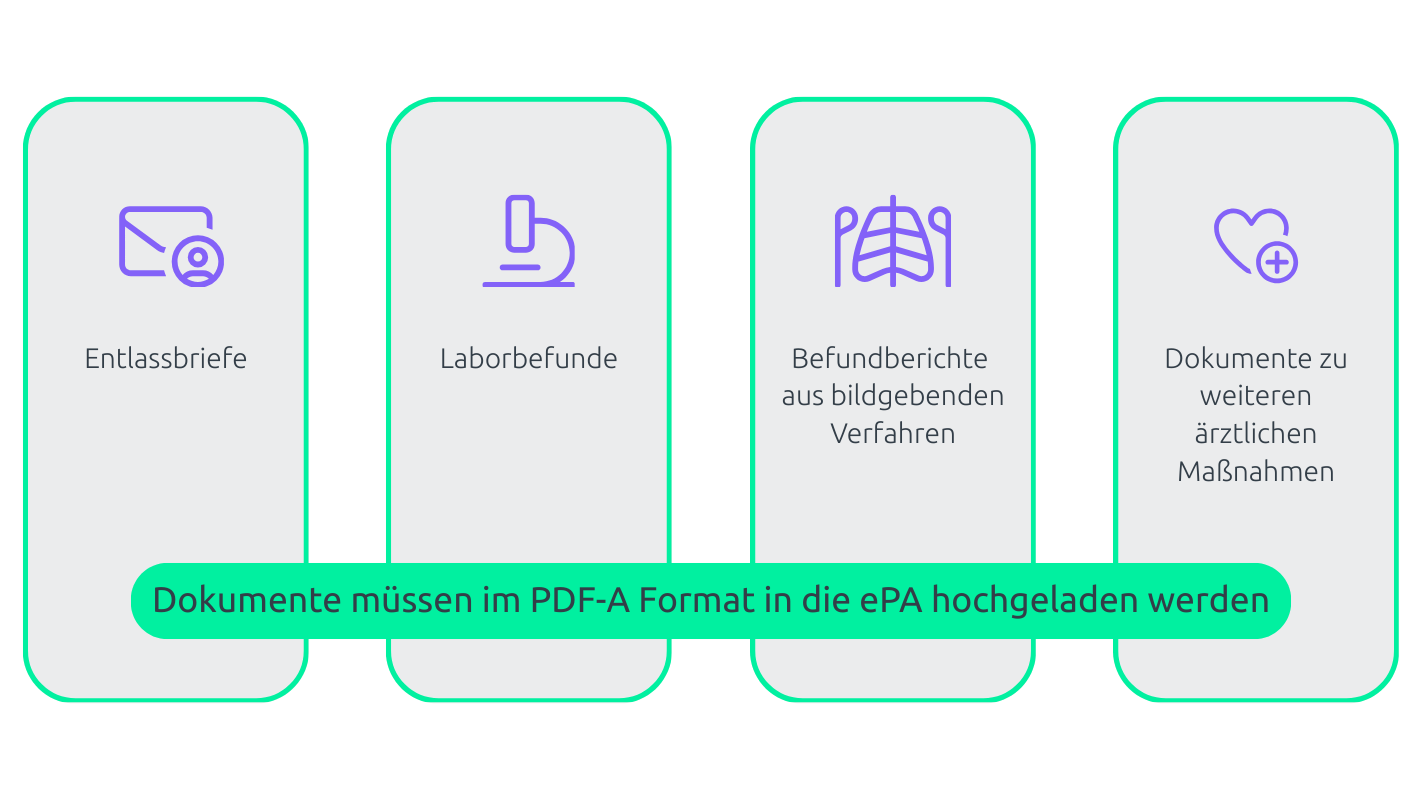
💡Gut zu wissen: Wenn Laborwerte oder Befundberichte bereits im Arztbrief enthalten sind, müssen sie nicht zusätzlich als separates Dokument in der ePA hinterlegt werden.
Dokumente mit System: Die ePA sinnvoll befüllen
Damit die ePA nicht zur zusätzlichen Belastung wird, lohnt sich ein Blick auf bestehende Prozesse. Viele Krankenhäuser nutzen zentrale Dokumentenmanagementsysteme wie d.velop connected healthcare, in denen ärztlich freigegebene Dokumente strukturiert abgelegt sind. Diese Archive sind ein idealer Ausgangspunkt für die ePA: Was dort bereits digital vorliegt, kann gezielt und effizient übertragen werden.
Ein zentraler Baustein für diese strukturierte Übertragung ist die KDL-Klassifizierung (Klinische Dokumentenklassen-Liste), die Dokumente eindeutig benennt und zuordnet – etwa als Herzkatheterprotokoll, Laborbefund oder KH-Entlassbrief. Sie sorgt dafür, dass alle Beteiligten dieselbe Sprache sprechen und schafft Klarheit bei der Weitergabe medizinischer Informationen.
Ebenso wichtig ist die korrekte Kennzeichnung mit OID- und Practice-Setting-Codes. Diese Metadaten geben an, aus welcher Organisationseinheit ein Dokument stammt und in welchem Versorgungskontext es entstanden ist. Damit Systeme diese Kennzeichnungen nicht nur unterstützen, sondern möglichst automatisiert vergeben, braucht es eine durchdachte Systemarchitektur. Das entlastet die Anwender:innen spürbar und sorgt für eine konsistente, lesbare Darstellung in der ePA.
Prozesse, die mitdenken: Dokumentenausleitung automatisieren
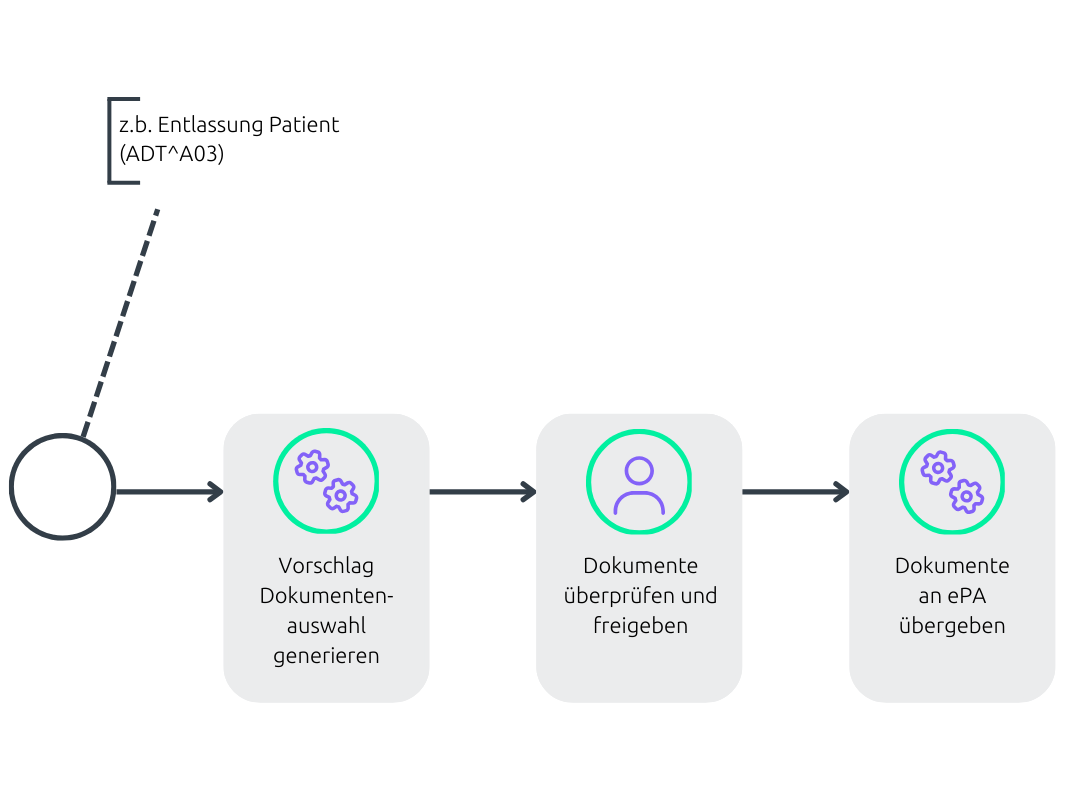
Die Ausleitung von Dokumenten in die ePA muss kein manueller Kraftakt sein. Mit Prozess-Engines lassen sich diese Abläufe gezielt automatisieren: Auf Basis definierter Ereignisse – etwa einer Patientenentlassung – schlägt das System passende Dokumente zur Übertragung vor. Diese Vorschläge orientieren sich an hinterlegten Regeln und lassen sich fachbereichsspezifisch anpassen.
Die Anwender:innen behalten dabei stets die Kontrolle: Sie sichten die vorgeschlagene Dokumentenauswahl, können einzelne Dokumente entfernen oder ergänzen und geben die finale Auswahl frei. Die Übertragung in die ePA erfolgt anschließend automatisiert.
Von der Akte zum digitalen Begleiter
Die ePA ist kein statisches Archiv, sondern ein System in Bewegung. Schon jetzt ist der TI-Messenger in der ePA verfügbar – ein sicherer Kommunikationskanal zwischen Ärzt:innen und Patient:innen, direkt über die ePA-App. Die Kommunikation wird dabei immer von der Einrichtung gestartet: Erst wenn eine Nachricht an Patient:innen versendet wurde, können Versicherte über die App antworten. So bleibt der Austausch gezielt und sicher, eingebettet in den Versorgungskontext.
Vergütung und Konsequenzen
Damit die Befüllung der ePA nicht nur als zusätzliche Aufgabe empfunden wird, gibt es gezielte finanzielle Anreize:
- Bis zu 11,03 € erhalten Leistungserbringer sektorenübergreifend für die Erstbefüllung einer ePA, sofern noch keine anderen Dokumente im Aktensystem vorhanden sind.
- Für Krankenhäuser gibt es zusätzlich eine pauschale Vergütung von 5 € pro Fall, wenn im Rahmen eines stationären Aufenthalts medizinische Dokumente in die ePA übertragen werden. Diese Regelung gilt zunächst bis Ende 2025.
- In der ambulanten Versorgung wird je nach Art der Befüllung – ob mit persönlichem oder virtuellem Kontakt (ca. 1,86 €) oder ohne direkten Kontakt (ca. 0,37 €, bis zu viermal pro Quartal) – jede Übertragung einzeln abgerechnet.
Für plausible Verhandlungsargumente mit den Krankenkassen ist ein gutes Controlling von Anfang an wichtig. Wer sicherstellt, dass das eigene Dokumentationssystem die tatsächlichen Übertragungen zuverlässig erfasst und auswertet, schafft eine solide Grundlage für künftige Vereinbarungen.
Nicht verpassen: Sanktionen ab April 2026
Ab April 2026 wird es ernst – wer die gesetzlichen Anforderungen zur ePA-Befüllung nicht erfüllt, muss mit finanziellen Konsequenzen rechnen. Die TI-Finanzierungspauschale kann dann um bis zu 50 % gekürzt werden.
Fazit
Die ePA wird mehr als nur eine digitale Ablage. Sie wird zum Begleiter – für Patient:innen, für Ärzt:innen und für alle, die Versorgung aktiv gestalten wollen. Wer die neuen Anforderungen nicht nur erfüllt, sondern aktiv mitgestaltet, setzt ein starkes Zeichen für eine zukunftsfähige Versorgung.
Unverbindliche Beratung
Fordere mit wenigen Klicks eine unverbindliche Beratung an und informiere dich über die ePA-Connect-Schnittstelle der d.velop.
